第二外科診療部門
消化器外科
診療体制
当科は、善い外科医としての志をもち、良い外科治療で治療を行うことをモット-に、肝胆膵外科と消化管外科を中心に、乳腺・甲状腺外科、小児外科も包括する幅広い診療を行っています。すべての診療において、医師、看護師、薬剤師、パラメディカルが集まり、チーム医療として診療に取り組んでおります。内視鏡や手術支援ロボットなど最新の治療ができる高い技術レベルの向上を目標とし、また、治療だけでなく、患者さんの苦しみに共感し、その心に寄り添った上で、高度な医療を施すことができる医者を目指し日々研鑽しております。
- 診療科長、病棟医長以下全員のチーム医療で病棟診療を行います。
- 患者さんによりよいと思う治療方法を提案し、選択していただいた上で、治療をお受けいただきますが、一人一人の生活スタイルを重視した上で、術前管理・治療、手術、術後管理・治療にあたります。
- 手術方法を選択の際は、内視鏡下手術がよいか、開腹手術がよいかの選択を含め、合併症などを詳しく説明いたします。
- 退院後の経過観察や治療をお近くの病院で希望される場合、紹介は可能ですので、ご相談ください。
主な対象疾患
食道癌、胃癌、大腸癌、膵臓癌、肝癌、胆道癌など悪性腫瘍を中心に、その他の良性疾患も含めて外科手術が必要なすべての消化器疾患に対応しています
高度な専門医療
胆・膵、肝・門脈、食道・胃、大腸・肛門外科の4グループに分かれて対応しています。
《膵臓外科》
- 膵臓癌は世界的に増加傾向にあり、米国外科学会は2030年には死因の第2位になると推測しています。難治性の癌でありますが近年では治療の選択肢も増えてきており、治療成績の向上が見られます。様々な治療方法の中で手術が最も成績がよく、切除が可能なものに対しては積極的な手術が進められます。しかし膵臓は周囲に重要な血管があるため、癌はそれらの血管へ浸潤(癌が周囲へ拡がること)することが多く、その程度や転移の有無により、「切除可能」、「切除可能境界(ボーダーライン)」、「切除不能」に分類されます。この分類により治療方法を選択します。当科では、日本における膵臓癌手術の草分け的存在である名古屋大学病院から藤井努教授が着任し、血管合併切除を含む高難度手術を積極的に行っており、他病院で困難と判断される膵癌に対しても治療を行っています(図1)。手術が高難度であり術後再発のリスクの高い膵癌である「切除可能境界(ボーダーライン)」に対しても術前化学療法(抗癌剤治療)を併用した手術を行い、治療成績の向上に努めています。近年では「切除不能」と判断されても最新の抗癌剤治療を行い、切除が可能となる事例も増えてきております。その5年生存率は58.6 %と非常に良好であり、英文誌に論文発表しています。膵臓切除の手術は術後の合併症も他の手術と比較して多く、特に強力な消化液である膵液が漏出する膵液瘻は最も危険なものですが当科では、藤井教授が考案した吻合法によりその発生率は非常に少ないものとなっております(図2)。この方法は世界に向けて発信されています。また膵癌の他にも、手術の対象となる膵臓疾患が多数あり、適応となるものに対しては積極的にロボット支援下膵切除術を行っています。膵臓疾患でお悩みの方は是非一度当科へご相談ください。
-
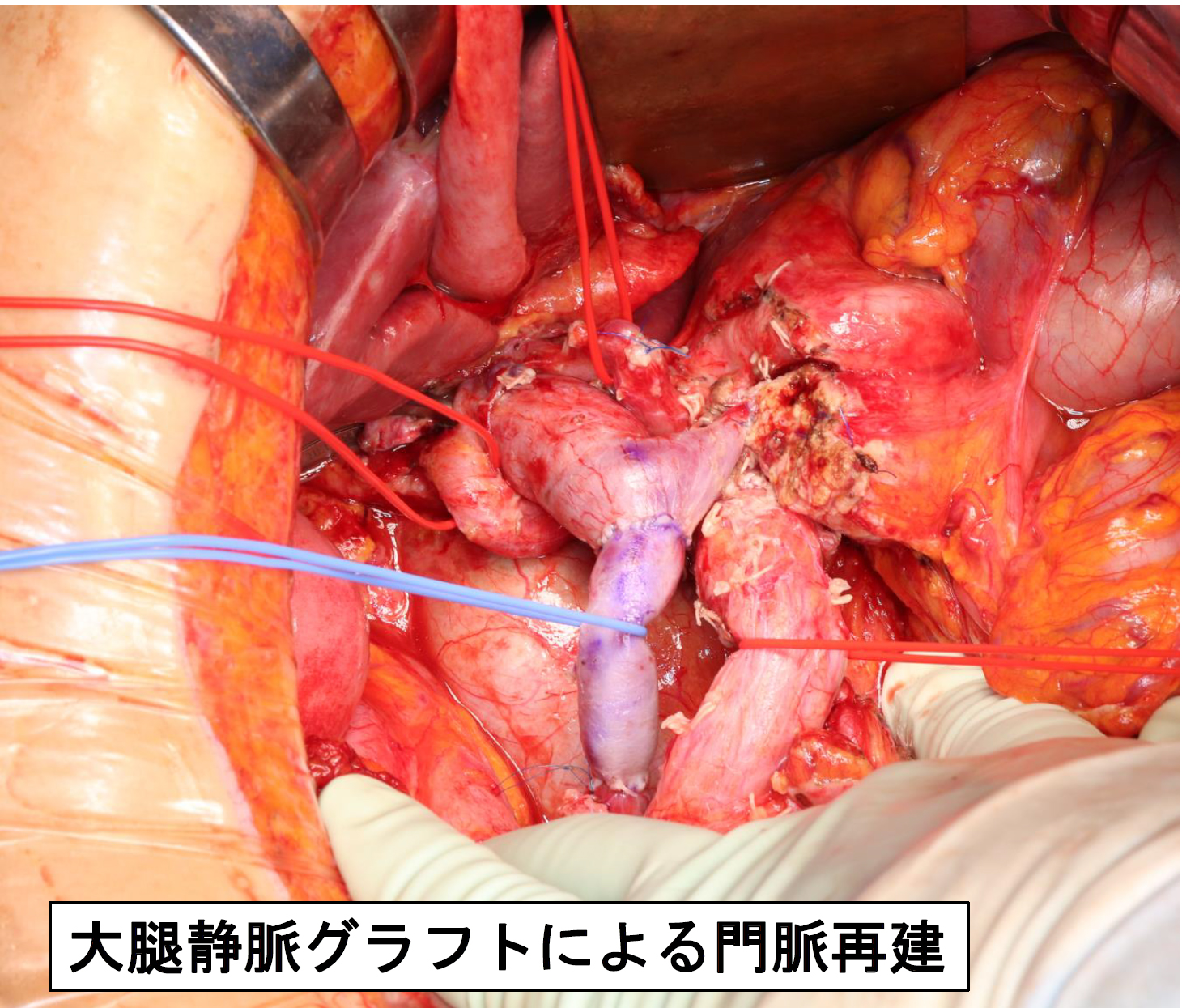
図1 大腿静脈グラフトによる門脈再建
-

図2 最新の膵臓手術術式の開発
-
- ロボット支援下膵切除術(Da Vinci)
多くの膵臓高難度手術の経験から、より精度の高い確実な手術に取り組み、安全性を重視した体に優しい内視鏡下膵臓手術も行っております。中でも、ロボット支援下手術で使用されるダビンチサージカルシステムは、精密な3D画像、手ぶれ防止機能、多関節機能など内視鏡外科手術をより安全かつ正確に行うために開発された技術で、膵臓分野では2020年に保険適用となりました。当院では近隣6県(富山、石川、福井、新潟、長野、岐阜)に先がけて2020年に導入しました。当院では膵臓外科手術および内視鏡外科手術の熟練したエキスパートにより本手術を行っております。膵体尾部切除術に加えて、膵頭十二指腸切除もロボット支援下手術を行っております。
ただし、すべての疾患でダビンチが可能なわけではなく、従来の開腹術の方がより確実に手術を行えることもあります。ダビンチ手術を含めた内視鏡外科手術の適応はカンファレンスにて、疾患や患者さんの状態などから、患者さんに対し有益と判断される場合に、適用しております。-
図3
-
図4
-
《胆道外科》
- 対象疾患は胆道癌(胆管癌、胆嚢癌など)および胆道良性疾患(胆石症、胆道良性狭窄、胆道拡張症など)です。胆道癌は診断が困難な癌であり、進行した状態で発見されることが多く、存在部位が肝臓や膵臓に及ぶため侵襲の大きな高難度手術となります。近年ではダイナミックCTや超音波内視鏡検査胆道鏡などの精度があがり、癌の拡がりを術前に正確に診断して安全性、根治性のより高い手術を当科で行っております。手術後の合併症が多いために精緻な診断、術前の黄疸や胆管炎のコントロール、肝機能評価を行って手術の安全性を確認しています。特に大量肝切除を要する手術では術前に門脈塞栓術を行い、術後肝不全が起こらないよう安全に配慮した周術期管理を行っています。手術そのものは肝動脈、門脈などの重要な血管が複雑に存在する部位であるために繊細な手技を要します。我々は多数のエキスパートでチームを構成し安全、確実な手術を行っています(図1)。また、一部の胆道癌(十二指腸乳頭部癌など)でも、手術支援ロボット(Da Vici)を用いたロボット支援下手術を導入し、より低侵襲な手術を目指しています。
- 胆道良性疾患に対しては、胆嚢結石症、総胆管結石症に対し腹腔鏡下手術を行っております。良性胆道狭窄は重篤な術後合併症の一つであり、これまでに他院からご紹介を受けた多数の症例に対し、安全な手術を行っております。
-
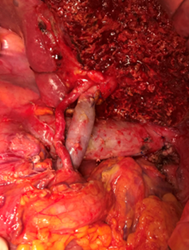
図1 肝門部領域胆管癌における門脈合併切除・再建
-
《肝・門脈外科》
- 当科では肝臓がんに対する治療を数多く手がけています。
- 肝臓がんは、腹部超音波検査、CT検査、MRI検査にくわえて血液腫瘍マーカー検査などで診断されます。肝臓がんの治療方針は、現在は「肝癌診療ガイドライン」を参考にして決定することが推奨されています。(図1)治療前の肝障害度と呼ばれる肝臓の機能、腫瘍の個数、大きさなどに応じて治療方針が決定され、その方法は、肝切除術、ラジオ波焼灼術、動脈塞栓療法(カテーテル治療)、化学療法(抗癌剤投与)、肝移植術など多岐にわたります
- 肝臓がんの場合、いくつかの治療の中でも肝切除術はいちばん確実な治療法の一つと言われています。
しかし肝臓は血液のタンクとも呼ばれており、肝臓の中には複雑に無数の血管が走行しています。手術する際には出血の危険性があります。また、肝臓がんを患う患者さんの場合、肝臓は肝硬変もしくはそれに近い慢性肝炎の方が多く、切除に耐えるための肝臓の機能(予備能)が低下していることがしばしばあります。そのような症例の方では、術後肝不全に至る可能性があります。そこで当科では、CT検査のデータをもとに肝臓の3Dシミュレーション画像を術前に作成しています(図2)。これによって、肝臓内の血管を含めた脈管の複雑な走行と腫瘍との位置関係や、残せる肝臓の容積などを事前に把握することが可能です。その他、最新の肝切除に適した機器をとりそろえており、より出血量を少なくした安全な肝切除術を提供できるよう心がけています。(図3) - 2010年に保険適用となった腹腔鏡下肝切除を富山県で最初に導入しました。腹腔鏡下肝切除はいわゆる「傷の小さい手術」で、通常の開腹手術に比べて出血量が少なく、入院日数が短くできるといった、患者さんに優しい低侵襲な手術です。肝臓は肋骨に囲まれた臓器で開腹手術ではある程度の大きさの傷が必要であり、場合によっては胸まで傷が及ぶことがあります。腹腔鏡手術では傷が小さいことが患者さんの負担を大きく減らしています(図4)。もちろん治療成績は通常の開腹手術と同程度であり、現在では全体の肝切除の内、半数近くを腹腔鏡手術で行っています。腹腔鏡下肝切除術は肝臓がんを含む悪性疾患はもとより良性疾患でも行っていますが、全ての病気が対象となるわけではなく対象となる疾患の大きさや肝臓のどこに存在するかを事前に検討する必要があります。腹腔鏡手術をご希望の患者さんはまずは当科の専門医にご相談下さい。腹腔鏡で手術をしても治療として十分かどうかとういことを念頭におき、専門医が治療方針を検討させて頂きます。
- 「ロボット支援下肝切除術」
ロボット支援下肝切除は2022年4月に保険適用となりましたが、それに先駆けて2021年に日本海側では初となるロボット支援下「肝切除」を導入しています。(図5)
細かい血管の処理が多い肝臓切除ではロボット手術の精密な技術がより有用であり、より安全な手術として提供が可能です。ただし腹腔鏡手術同様、すべての肝切除で可能なわけではありませんので、当科の専門医にご相談ください。 - 脾臓摘出でも、腹腔鏡下脾臓摘出術が疾患によっては可能です。
-
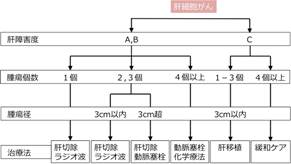
図1
-
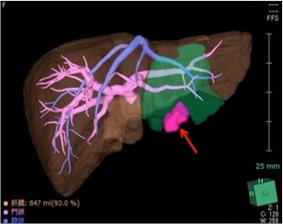
図2 Synapse Vincent を用いてCTから事前に 作成した肝臓の3Dシミュレーション画像
-
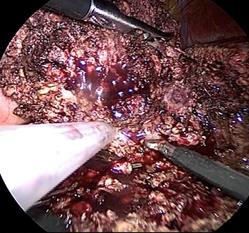
図3 腹腔鏡下肝切除の術中所見
-
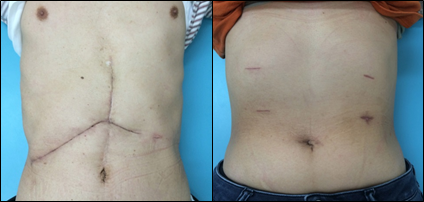
図4 通常の開腹肝切除の手術創(左)と
腹腔鏡下肝切除の手術創(右) -
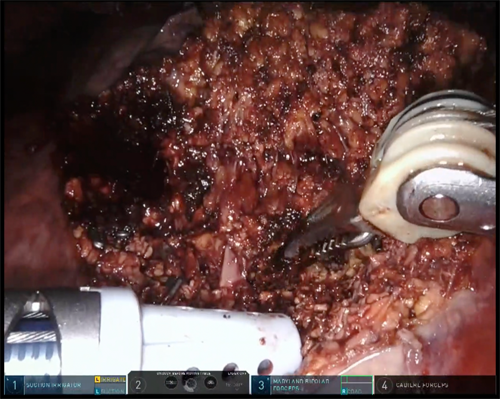
図5 ロボット支援下肝切除の術中写真
《食道外科》
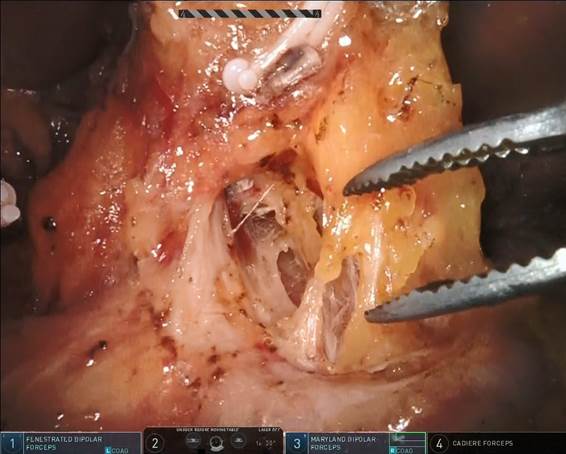
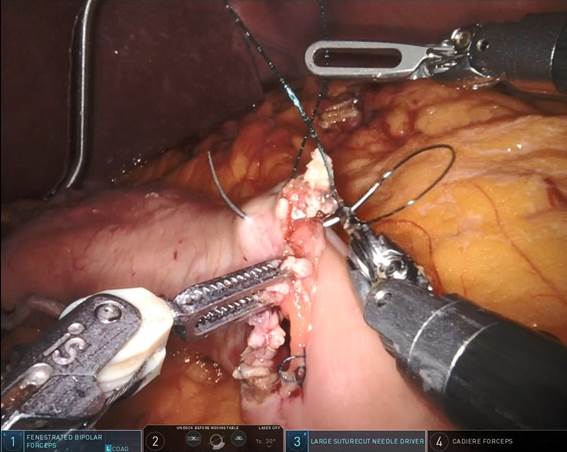
- ロボット支援下食道切除術
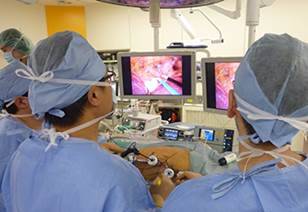
2020年に富山県では初となる、手術支援ロボット(ダビンチ)による食道切除術を導入し、現在はほとんどの食道癌患者さんに対して行っています。これまでに50例以上の患者さんに施行し、胸腔鏡下手術の精度がさらに高くなり手術による反回神経麻痺が非常に少なくなりました。-
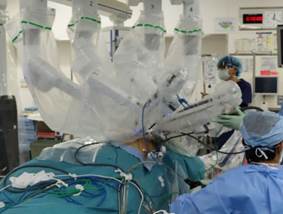
ロボット支援下食道切除術風景
-
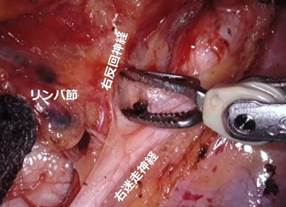
ロボット支援下食道切除術での神経周囲リンパ節切除
-
- 胸腔鏡下食道切除術
胸腔鏡下手術では胸に1㎝弱の傷を数か所つけて、カメラ(胸腔鏡)を入れてハイビジョンモニターで観察しながら手術を行います。従来の開胸手術と比べて体に負担が少ないうえ、より安全で緻密な手術が可能になり、出血も非常に少なくなりました。
2008年の導入以来160例を超える患者さんに施行し、良好な成績となっています。2014 年からは腹部の操作も腹腔鏡で行うことでさらに傷が小さくなり、体に対する負担や痛みが少なく術後の回復が非常に早くなっています。-
3Dシステムを用いた完全胸腔鏡下食道切除手術
-
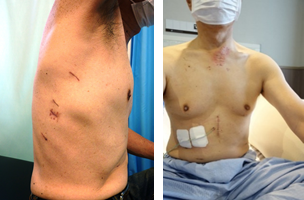
胸腔鏡・腹腔鏡を使った食道切除胃管再建術でできる傷
-
- 縦隔鏡下非開胸食道切除術
肺の働きが低下していて胸腔鏡下手術を受けることが難しい患者さんに対しても安全に食道がんを切除しています。 -
- 非常に少なくなった術後の合併症
胃管再建後の縫合不全率が1.2%となり全国平均の8~15%を大きく下回り、治療成績も全国平均を大きく上回っています。 - 抗がん剤治療と手術の組み合わせ
臨床病期Ⅱ、Ⅲといった進行がん症例においては積極的に術前補助化学療法を行い根治率の向上に努めています。さらに、当初は切除が難しい進行がんに対して抗がん剤治療を行い、腫瘍を小さくしてから切除するコンバージョン手術も多数行い、良好な成績を得ています。 - その他の高難度手術
頸部食道癌に対する喉頭温存手術や下咽頭・喉頭切除術、化学放射線治療後の遺残・再発に対する追加切除手術(サルベージ手術)も安全に行っています。 - チーム医療
安心して手術を受けていただくため、入院前に多職種連携によるオリエンテーションを行い、術後肺炎予防のための口腔ケアや呼吸訓練を行っています。
術前後の化学・放射線療法が必要な場合は、腫瘍内科、放射線科、薬剤部などと密に連携して治療にあたります。
このように患者さんを中心とした治療を病院全体で支えながら進めることで最新の医療をより安心・快適に受けていただけるよう取り組んでいます。
《胃外科》
Ⅰ:胃がんの診断について
胃がんの進み具合(臨床病期:ステージ)により治療法が異なってきます。よって正確な診断を早急に行う必要があります。胃カメラ、胃造影検査、CT検査、場合によっては超音波内視鏡検査、注腸造影検査、MRI検査、PET-CT検査を行って診断します。
当院では消化器外科医、消化器内科医、腫瘍内科医、放射線科医が常に緊密に連携しており、いつでも相談できる体制で診療に当たっています。
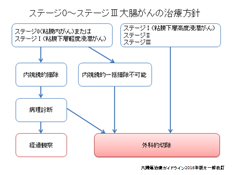
Ⅱ:胃がんの治療について
基本的には進み具合(臨床病期:ステージ)に応じて、胃がん治療ガイドラインに沿った標準治療を行います。
<内視鏡的治療>
病変が浅く、リンパ節への転移する可能性のきわめて小さい胃がんに対する治療としては、内視鏡的粘膜切除術、内視鏡的粘膜下層切除術が代表的です。予想より深いところまでがんが及んでいたり、血管やリンパ管に入り込む場合では、リンパ節に転移している可能性が高くなりますので、外科手術の適応となります。
<外科治療(手術)>
最も有効で標準的な治療です。胃の切除に加えて周りのリンパ節を切除します。胃の切除する範囲は、がんの局在や病期から決定し、胃の切除範囲に応じて、食べ物の通り道を作り直します(消化管再建)。胃切除の範囲は局所切除術、分節切除術、幽門側切除術、噴門側切除術、全摘術を行っています。しかしながら腹膜播種や遠い臓器やリンパ節に転移などが明らかな場合など主にステージIVに分類される患者さんに負担をかけてリンパ節を切除をしても延命効果が期待できないため、がんを含めた胃切除のみを行う場合もあります。これは主病巣をおいておくと出血が止まらなくなったり、がんが大きくなって胃の狭窄を来し、食事が口から摂れなくなったりすることを避けるために行うものです。さらに主病巣の切除すら困難な場合は食物が通るようバイパスをつくる手術が行われる場合もあります。このような手術は姑息的手術と呼ばれています。また十分根治手術可能と思われても、患者さんの状態や合併症によって手術を縮小せざるをえない場合もあります。
<腹腔鏡下胃切除術>
当院では、原則的に腹腔鏡下手術を行う方針としております。現在はほとんどの症例で腹腔鏡手術を行っています。腹部に1cm程度の穴を4〜5カ所あけて腹腔鏡というカメラで観察しながら胃の切除を行います(写真1,2)。胃を切除した後は食事が通るように再建をしなければならないのですが、この消化管再建を4-5cmの小さい開腹創から行います。最近では腹腔内ですべてを行う、完全腹腔鏡手術を行っております。手術創が小さくすむと痛みが少なく、術後の回復が早いため、少しでも患者さんの負担を軽減するためにこのような術式を取り入れています。
-
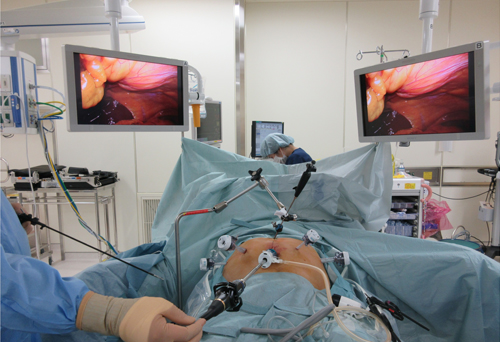
写真1
-
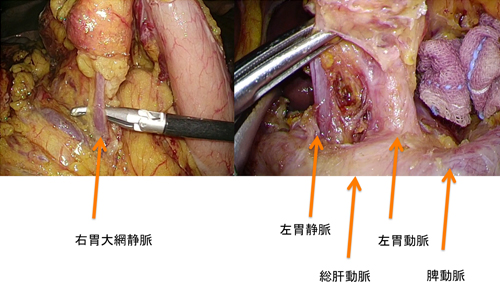
写真2
<ロボット支援下胃切除術>
当院では手術支援ロボット「Da Vinci」を使用したロボット支援下胃切除術、胃全摘術を2021年より導入しました。さらに2022年より噴門側胃切除術も導入しました。ロボット支援下手術では3D画像で微細な解剖をとても明瞭に見ることが可能となり、自由に動く多関節ロボットアームにより、手ブレを抑え、繊細で精密な手術操作が可能となりました。ロボット支援下手術は従来の腹腔鏡下手術より合併症が少ないことが報告されており、腹腔鏡手術、開腹手術に比べてより負担の少ない手術と考えられます。ロボット支援下手術は保険適応での手術が可能となっています。当科では可能な場合は積極的にロボット支援下手術を行っており、安全で確実な手術を提供できるようにしております。
2024年1月より2台目の「Da Vinci X」も導入され、ロボット支援下手術がさらに増加できる体制となっています。
Ⅲ:専門施設認定に関して
2024年より胃癌学会の指定する認定施設Aを取得しました。
Ⅳ:高度専門医療:肥満症に対する腹腔鏡下胃スリーブ状切除術
一般的にbody mass index(BMI = 体重(kg)÷身長(m)÷身長(m))が25以上では、肥満と位置付けられています。さらにBMIが35を超えるような場合には、高度肥満と定義されます。また肥満かつ高血圧症や糖尿病などの疾患を合併している場合を肥満症といいます。肥満外科治療はもともとこのような高度肥満症に対して行われてきましたが、近年肥満に合併する高脂血症や糖尿病に対しても改善効果が期待できることがわかってきました。
高度肥満症に対する減量を目的とした外科治療は長期的に減量を維持でき、肥満関連健康障害の改善にも効果が良好であることが示されています。減量治療において、減量手術だけでは術後リバウンドなどの問題から、食事療法や理学療法によりきちんと減量効果が得られていることが重要となります。そのため我々の施設では第1内科、第2外科、精神科、麻酔科、栄養士、理学療法士といった多職種によって構成される肥満治療チームを結成し、一人一人の患者にあった治療法を検討しています。まず第1内科を中心となり6か月以上の食事療法や運動療法を中心とした内科治療による減量を行います。内科治療で改善効果が認められない場合、減量手術の適応が検討されます。対象となる症例での手術においては、術中の呼吸、循環管理が困難な場合があり、また術中体位の影響により褥瘡や神経圧迫などのトラブルも、通常の手術より高頻度に起こることが予想されます。そのため術前には麻酔科や手術部看護師やWOCナースとともに、手術シミュレーションを入念に行います。また場合によって患者自身に実際に手術台にあらかじめ乗ってもらい、手術体位に無理がないかなどを確認することで、これらのトラブルが起こることを極力回避できるように心がけています。手術では胃を図に示すようにスリーブ状に切除し、胃内容量が約100mlになるように小さくします。手術は2~3時間程度で終了し、出血はほとんどありません。術後は集中治療室に入室しますが、可能であれば集中治療室で離床を開始します。さらに術後1日目から水分摂取、術後2日目から流動食を開始します。早ければ術後約1週間での退院もしくは内科での入院治療継続となります。退院後外来でもこまめな栄養指導や理学療法を継続されます。減量手術は減量のゴールではなく、減量治療のなかの一手段であり、退院後もさらに食事療法や運動療法を継続していくことが重要です。そのために多職種が介入した細やかなサポート体制を整えています。
当院で施行した腹腔鏡下スリーブ状胃切除術の手術の短期成績としては、術中出血は少量で、手術時間は平均2時間30分、術後合併症は認めず、平均の術後在院日数は7日間です。また1年後の体重減少率は約27%、内臓脂肪の減少率は30%、皮下脂肪の減少率は20%、脂肪肝の改善の指標としての肝容積の減少率は30%でした。肥満関連健康障害として糖尿病、高血圧症、脂質異常症、睡眠時無呼吸症候群の改善効果は平均して約70%以上です。
-
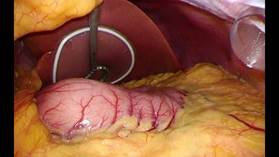
(図:胃切除前)
-
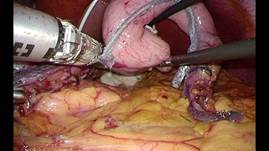
(図:胃切除の様子)
-
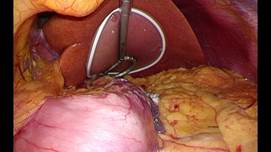
(図:胃切除の様子)
《大腸・肛門外科》
小腸から大腸(結腸および直腸)、肛門を専門とする外科です。
- 大腸癌(結腸癌)
大腸癌は、比較的緩徐に進行する癌のため、その癌自体の切除が、抗がん剤治療や放射線治療と比較し、最も効率が良く、治療効果の高い治療法とされています。ごく早期の大腸癌であれば、内視鏡治療の適応となりますが、多くの大腸癌では、手術により大腸癌とその周囲のリンパ節の切除が行われます。高度に進行した大腸癌を含めても、大腸癌の85-95%が切除の対象となります。
当科では、2002年に腹腔鏡手術が保険適応となって以降、積極的に低侵襲手術に取り組んでいます。また、2023年よりロボット支援下結腸切除術も導入しております。手術後の腹部の痛みの軽減や、腸管の蠕動の回復が早い利点などから、最近の全国調査では、大腸癌手術の60%前後が腹腔鏡で行われている結果が報告されています。当院でもここ数年は90%前後を腹腔鏡手術で行っています。大腸癌の手術に関して、腹腔鏡手術と開腹手術を比較した、複数の臨床試験では、手術の安全性や、癌に対する治療成績はほぼ同程度との報告が多数を占めています。
当院では、腹腔鏡手術の欠点である立体感のない2次元画像の手術で行う点を補うため3D腹腔鏡システムを用いた腹腔鏡手術を行っています。これに伴い、より安全で巧緻な手術操作が可能となっています。 -
- 直腸癌
直腸癌手術は骨盤内という狭い空間での手術を行う必要があり、大腸癌の手術の中でもより高難易度の手術に位置付けられています。
当院では、2018年6月より、富山県内では、初めてロボット支援下直腸癌手術を導入しました。ロボット支援下手術は、腹患者さんの体に開けた小さな穴を通じてロボットアームを体内に挿入し手術することにより、従来の開腹手術と比べ低侵襲で出血が少なく、患者さんの負担の少ない手術を行うことができます。またロボット技術により、カメラによって映し出される高解像度の3D映像を見ながら、手ぶれの影響を受けず精密かつ自在に曲がる動作するロボットアームで手術を行うことにより、より正確で安全な手術を行うことが可能です。- 直腸癌は、肛門に近くなればなるほど手術により人工肛門が必要となる可能性が高くなる病気です。狭い骨盤内ではロボットの特性を十分発揮でき、骨盤奥深くまで操作ができることからより多くの患者さんに肛門温存が可能となり得ます。
- アームによる精緻な切除作業により、がんの取り残しや、それによる再発のリスクを下げることが期待できます。
- 直腸癌の手術は、骨盤の深い部分へのアプローチが必要になり、泌尿生殖器や自律神経に囲まれた場所になるため、周囲の神経機能温存が難しい手術です。しかし、ロボット支援下手術では、カメラと鉗子のついたアームを挿入して精緻な操作が可能なため、必要最小限の侵襲で手術を行うことにより、周辺の神経機能温存を図りやすくなります。
- その他の疾患
小腸の腫瘍、大腸憩室症、後腹膜腫瘍、直腸脱(骨盤臓器脱)などの疾患も担当しています。
これらの疾患に対しても、腹腔鏡を用いた手術を行っています。 - ストーマ外来
人工肛門は、ストーマとも呼ばれています。
がんに罹る患者さんの増加に伴い、人工肛門を必要とする方も多くなってきています。そのような人工肛門をお持ちの患者さん(オストメイトと云います)の診療を行っているのがストーマ外来です。人工肛門管理の専門資格を持った皮膚・排泄ケア看護認定看護師が、それぞれの患者さんの人工肛門の状態に合わせたアドバイスやケアを行っています。当院で手術を行われた方はもちろん、ほかの施設で手術を行われた方も受診することが可能です。また腸管ストーマ(人工肛門)だけでなく、尿路系ストーマ(人工膀胱や尿管皮膚ろう)に関するトラブルや相談にも対応しています。
専門外来
・食道外科外来
| 担当医 | 奥村知之 |
|---|---|
| 診療日 | 奥村(金) |
| 受診方法 | 地域連携予約、紹介状持参が原則です。 |
・大腸外来
| 担当医 | 渡辺徹、眞鍋 高宏 |
|---|---|
| 診療日 | 真鍋(月)、渡辺(水) |
| 受診方法 | 地域連携予約、紹介状持参が原則です。 |
・肝胆膵外来
| 担当医 | 吉岡伊作、渋谷和人 |
|---|---|
| 診療日 | 月曜日(渋谷)、水曜日(吉岡) |
| 受診方法 | 地域連携予約、紹介状持参が原則です。 |
主な検査・設備など
- 「超音波凝固切開装置」超音波振動の力で組織の切開や凝固を可能にする。
- 「ベッセルシーリングシステム」縫合糸による結紮の代わりとなる,組織を変性させシールさせる。
- 「外科手術用3D内視鏡システム」距離感がつかみやすく,患部の位置を正確に把握できる。
- 「超音波手術器」超音波振動により組織を選択的に吸引することにより,腫瘍および実質臓器を切離できる。
- 「Synapse Vincent」肝切除における3次元画像支援ナビゲーションを可能とする。
- 手術支援ロボット「Da vinci」によるより精密な低侵襲手術。
診療実績
切除症例は年間におよそ、食道30例、胃60例、大腸90例、膵100例、胆道100例、肝50例であり胃癌においては8割以上、大腸癌においてはほぼ全例に腹腔鏡手術を行っており、肝・胆・膵疾患でも適応症例では全例で低侵襲の腹腔鏡手術を行っています。また食道癌手術においても積極的に胸腔鏡手術を取り入れ、肺炎などの重症合併症を減らすことができ、早期退院が可能となっています。これらの手術を日本内視鏡外科学会技術認定医が行っています。また藤井努教授は、肝胆膵外科手術、特に膵癌手術、膵癌治療では安全かつ確実な手術、治療において国内外で多くの実績を挙げ、メディアにも多く取り上げられています。高度な技術を有する日本肝胆膵外科学会高度技能専門医が6名在籍により、他施設で治療困難とされた症例にも積極的な手術を中心とした治療を行っています。高度先進医療だけではなく地域医療、緊急手術にも24時間365日しっかりと対応します。
診療科紹介
手術は怖いものと思いますし、病気が治るかどうか、ご心配なことと思います。私たちは「安全で最新・最高の外科治療」をモットーに、より低い合併症率、より高い治療効果を目指し続け、本邦でも有数の結果を残してきました。当科の医師は、各々の専門分野の手術において高度な知識と豊富な経験を有しております。さらに、最先端の基礎研究を治療に取り入れるなどの大学病院ならではの試みも行っておりますし、プロフェッショナルとして個々の患者さんにきめ細やかに対応した最高の診療を提供しています。セカンドオピニオンなど、お気軽にご相談下さい。
診療科長 藤井 努
スタッフ紹介
| 氏名 | 職位 | 専門領域 | 資格など |
|---|---|---|---|
| 藤井 努 | 診療科長 教授 |
肝胆膵外科 消化管外科 |
日本外科学会 専門医・指導医 日本消化器外科学会 専門医・指導医・評議員 消化器がん外科治療認定医・評議員 日本肝胆膵外科学会 評議員・肝胆膵外科高度技能専門医・指導医資格認定委員・技術認定委員 日本消化器病学会 専門医・北陸支部評議員 日本肝臓学会 専門医 日本がん治療認定医機構 がん治療認定医 日本膵臓学会 評議員・膵癌治療ガイドライン検討委員・膵癌取り扱い規約検討委員・膵疾患臨床研究推進委員・財務委員・指導医 日本胆道学会 指導医 日本胃癌学会 代議員 膵癌術前治療研究会 世話人 手術手技研究会 世話人 制癌剤適応研究会 世話人 臨床消化器病研究会 世話人 日本胆膵病態・生理研究会 世話人・雑誌編集委員 北関越肝胆膵外科勉強会 世話人 日本癌治療学会 代議員 日本臨床外科学会 評議員 外科分子細胞治療研究会 世話人 北陸外科学会 幹事、雑誌編集委員 CTC臨床応用研究会 会長 Fellow of the American College of Surgeons International Association of Surgeons Gastroenterologists and Oncologists (IASGO) (Faculty member, Surgical section) |
| 奥村 知之 |
特命教授 人を対象とした研究倫理室 |
食道・胃外科 | 日本外科学会 専門医 指導医 日本消化器外科学会 専門医 指導医 日本食道学会 食道外科専門医 評議員 食道科認定医、食道癌診療ガイドライン第5版システマティックレビューアー 日本内視鏡外科学会 技術認定医、ロボット支援手術プロクター 日本神経内分泌腫瘍研究会 膵・消化管神経内分泌腫瘍診療ガイドライン 第2版作成委員 消化器がん外科治療認定医 日本がん治療認定医機構 がん治療認定医 ロボット手術 (da Vinci)certificate取得(術者) 日本消化器癌発生学会 評議員 北陸内視鏡外科研究会 幹事 |
| 吉岡 伊作 | 診療教授 | 肝胆膵外科 | 日本外科学会 専門医 指導医 日本消化器外科学会 専門医 指導医 日本がん治療認定医機構 がん治療認定医 日本肝胆膵外科学会 肝胆膵高度技能専門医 評議員 日本膵臓学会 指導医 日本胆道学会 指導医 消化器がん外科治療認定医 北陸肝胆膵外科研究会 世話人 |
| 渋谷 和人 | 診療准教授 | 肝胆膵外科 | 日本外科学会 専門医・指導医 日本消化器外科学会 専門医・指導医 日本消化器内視鏡学会 専門医・指導医 日本肝胆膵外科学会 肝胆膵高度技能専門医 評議員 日本膵臓学会 指導医 日本肝臓学会 専門医 日本胆道学会 指導医 日本がん治療認定医機構 がん治療認定医 ロボット手術 (da Vinci)certificate取得(術者・プロクター)(膵臓・肝臓) |
| 橋本 伊佐也 | 診療准教授 | 胃外科・肥満外科 消化管外科 |
日本外科学会 専門医 指導医 北陸胃癌懇話会 幹事 |
| 平野 勝久 | 診療講師 | 肝胆膵外科 胃外科・肥満外科 消化管外科 |
日本外科学会 専門医 日本消化器外科学会 専門医 消化器がん外科治療認定医 日本肝胆膵外科学会 評議員 肝胆膵高度技能専門医 日本がん治療認定医機構 がん治療認定医 日本内視鏡外科学会 技術認定医(胃) 日本消化器病学会 専門医 日本膵臓学会 指導医 ロボット手術 (da Vinci)certificate取得(術者・プロクター) |
| 三輪 武史 | 診療講師 | 消化管外科 | 日本外科学会 専門医 日本消化器外科学会 専門医 指導医 消化器がん外科治療認定医 日本内視鏡外科学会 技術認定医 日本消化器病学会 専門医 ロボット手術 (da Vinci)certificate取得(術者) 日本がん治療認定医機構 がん治療認定医(胃) |
| 渡辺 徹 | 診療講師 | 大腸・肛門外科 肝胆膵外科 消化管外科 |
日本外科学会 専門医 日本消化器外科学会 専門医 指導医 消化器がん外科治療認定医 日本がん治療認定医機構 がん治療認定医 日本内視鏡外科学会 技術認定医(大腸) 日本消化器病学会 専門医 日本消化器内視鏡学会 専門医 ロボット手術 (da Vinci)certificate取得(術者) |
| 眞鍋 高宏 | 病院助教 | 大腸・肛門外科 消化管外科 |
日本外科学会 専門医 |
外来担当表
| 曜日 | 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 |
|---|---|---|---|---|---|
| 初診 | 藤井 | 藤井 | 藤井(地域連携) | ||
| 再診 |
(肝胆膵) 渋谷 (消化器) 三輪 |
当番医 化学療法外来 |
(肝胆膵) 吉岡 (大腸・肛門/肝胆膵)渡辺 |
当番医 (消化器・肥満外科) 橋本 化学療法外来 |
当番医 化学療法外来 (食道・胃) 奥村 |